Recientemente se han publicado las nuevas guías americanas de manejo de la dislipemia, que refuerzan un cambio importante en la forma de entender el riesgo cardiovascular. No se trata tanto de nuevos objetivos, sino de una manera más precisa de interpretar qué ocurre realmente en cada paciente.
Durante años hemos entendido la dislipemia como una alteración de cifras: colesterol LDL elevado implicaba riesgo, y su reducción era el objetivo principal del tratamiento. Este enfoque, aunque útil, simplifica en exceso un proceso mucho más complejo.
Dr. Martí – Equipo Médico Neolife
Prevención cardiovascular
Durante mucho tiempo, la atención se ha centrado en identificar cifras fuera de rango. Sin embargo, hoy sabemos que el proceso aterosclerótico (la acumulación de grasa en las arterias) comienza mucho antes de que esas cifras se alteren o de que aparezcan síntomas.
Esto explica por qué algunas personas sufren eventos cardiovasculares con analíticas aparentemente normales, mientras que otras con cifras elevadas permanecen estables durante años. La diferencia está en lo que no siempre vemos en una analítica convencional: el número de partículas, la carga acumulada o la presencia de enfermedad subclínica. Las herramientas actuales permiten acceder a esa información y entender mejor en qué punto del proceso se encuentra cada paciente.
El objetivo, por tanto, no es solo detectar alteraciones cuando ya son evidentes, sino interpretar señales más precoces que permitan actuar con mayor margen. Porque en salud cardiovascular, lo importante no es solo tratar el riesgo cuando aparece, sino comprender cómo se está construyendo desde etapas mucho más tempranas.
Más allá del colesterol: entender qué medimos realmente
El colesterol LDL ha sido tradicionalmente el eje del diagnóstico y tratamiento. Sin embargo, no todas las partículas LDL tienen el mismo impacto, ni una cifra normal garantiza bajo riesgo. En este contexto, la apolipoproteína B (ApoB) ha ganado protagonismo. Se trata de una proteína presente en todas las partículas que pueden formar placas en las arterias, por lo que medirla equivale a contar cuántas “partículas potencialmente dañinas” están circulando en sangre.
A diferencia del LDL, que mide cuánto colesterol transportan esas partículas, la ApoB indica cuántas hay realmente. Esto es especialmente útil en personas con sobrepeso, diabetes o triglicéridos elevados, donde el LDL puede parecer normal aunque el riesgo sea alto.
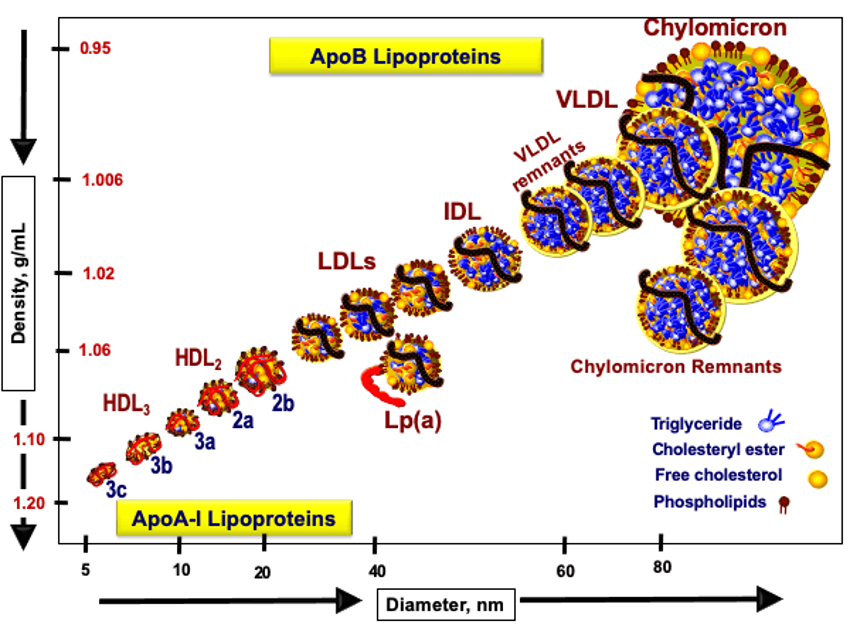
Pero no todo el riesgo depende del estilo de vida o del metabolismo. Existe también un componente genético que puede pasar desapercibido en una analítica convencional. Aquí es donde cobra importancia la lipoproteína(a), o Lp(a), una partícula similar al LDL pero con características propias que la hacen especialmente aterogénica (con mayor capacidad de favorecer la formación de placas en las arterias). Su nivel viene determinado en gran parte por la genética, por lo que una persona puede tenerla elevada desde el nacimiento sin saberlo. Esto implica que incluso con un colesterol aparentemente adecuado, el riesgo cardiovascular puede ser mayor de lo esperado si la Lp(a) está elevada. Por este motivo, las guías actuales recomiendan medirla al menos una vez en la vida.
La integración de estos biomarcadores permite una lectura más completa del riesgo, alejándose del enfoque basado únicamente en el colesterol total o el LDL.
De estimar riesgo a detectar enfermedad
Otro de los cambios que refuerzan las nuevas guías es el uso de pruebas de imagen para afinar la valoración del riesgo en determinados pacientes. El calcio coronario (CAC) mide la cantidad de calcio acumulado en las arterias del corazón. Su presencia indica que ya existe aterosclerosis (placas en las arterias), aunque el paciente no tenga síntomas.
Aunque (aún) no forma parte de las recomendaciones principales de las guías, la ecografía carotídea permite estudiar las arterias del cuello y detectar de forma directa placas o engrosamiento de la pared (grosor íntima-media o GIM, una medida del estado de la arteria). Mientras que el CAC identifica enfermedad más avanzada, la ecografía carotídea puede aportar información sobre fases más precoces del proceso.
En Neolife, este tipo de herramientas forman parte de un enfoque de medicina preventiva avanzada. Esto permite ajustar de forma más precisa la intensidad del tratamiento y priorizar intervenciones en pacientes que, con una analítica convencional, podrían parecer de bajo riesgo.
Combinamos biomarcadores como ApoB o lipoproteína(a) con técnicas de imagen, incluyendo la ecografía carotídea, para obtener una visión más completa del estado vascular. No se trata solo de estimar el riesgo futuro, sino de valorar si el proceso ya ha comenzado, incluso en fases iniciales.
Un enfoque más preciso, no más complejo
La evolución en el manejo de la dislipemia no implica hacer más pruebas a todos los pacientes, sino seleccionar mejor qué información necesitamos en cada caso.
En la práctica, esto se traduce en:
- Saber cuándo un análisis básico es suficiente.
- Identificar cuándo es útil medir ApoB o lipoproteína(a).
- Considerar marcadores como la PCR ultrasensible (un indicador de inflamación de bajo grado en el organismo), que puede aumentar el riesgo cardiovascular incluso con colesterol normal.
- Utilizar pruebas de imagen para aclarar dudas sobre el riesgo real.
- Ajustar el tratamiento en función del perfil global del paciente, no solo de una cifra.
Este enfoque permite detectar personas con riesgo elevado que pasarían desapercibidas con un análisis convencional, y al mismo tiempo evitar tratamientos innecesarios en quienes realmente no los necesitan.
En Neolife, este abordaje incluye desde hace años la valoración de la inflamación de bajo grado, entendida como un factor clave en el desarrollo de la aterosclerosis (el proceso por el que se acumulan placas en las arterias). No se trata solo de cuánto colesterol circula, sino del entorno en el que ese colesterol actúa.
Aplicar una estrategia integral, interviniendo sobre la causa, no solo sobre la analítica
Las intervenciones sobre el estilo de vida siguen siendo la base del tratamiento, pero su impacto va mucho más allá de reducir el colesterol. Reducir la grasa visceral (la grasa que se acumula alrededor de los órganos), mejorar la sensibilidad a la insulina (cómo responde el cuerpo al azúcar), realizar entrenamiento de fuerza y ejercicio aeróbico, y dormir adecuadamente influyen directamente en la formación de partículas aterogénicas, la inflamación y la salud de las arterias.
Esto explica por qué dos personas con el mismo colesterol pueden tener riesgos completamente distintos. El objetivo no es solo mejorar una analítica, sino modificar el entorno metabólico en el que se desarrolla la enfermedad.
Entender el riesgo antes de que dé la cara
El riesgo cardiovascular no aparece de forma brusca, sino que se construye progresivamente a lo largo de los años. Hoy sabemos que el proceso aterosclerótico (la acumulación de grasa en las arterias) comienza mucho antes de que las cifras se alteren o aparezcan síntomas. Por eso, una analítica convencional no siempre refleja el riesgo real. Factores como el número de partículas, la inflamación o la presencia de enfermedad subclínica pueden marcar la diferencia. El avance actual está en poder acceder a esa información y entender en qué punto del proceso se encuentra cada paciente, para actuar con mayor margen.
En Neolife, este enfoque forma parte de la práctica clínica diaria: integrar analítica avanzada, biomarcadores e imagen vascular para detectar el riesgo antes de que se manifieste y abordarlo de forma personalizada.
Porque en salud cardiovascular, el objetivo no es llegar a tiempo, sino evitar que el problema llegue a aparecer.
BIBLIOGRAFÍA
(1) Blumenthal RS, Morris PB, Gaudino M, Johnson HM, Anderson TS, Bittner VA, Blankstein R, Brewer LC, Cho L, de Ferranti SD, Gianos E, Gluckman TJ, Gradney KF, Isiadinso I, Lloyd-Jones DM, Marrs JC, Martin SS, McLain KH, Mehta LS, Mora S, Mulugeta WM, Natarajan P, Navar AM, Orringer CE, Polonsky TS, Reynolds HR, Saseen JJ, Shapiro MD, Soffer DE, Tynes SA, Villavaso CD, Virani SS, Wilkins JT. 2026 ACC/AHA/AACVPR/ABC/ACPM/ADA/AGS/APhA/ASPC/NLA/PCNA Guideline on the Management of Dyslipidemia: A Report of the American College of Cardiology/American Heart Association Joint Committee on Clinical Practice Guidelines. J Am Coll Cardiol. 2026 Mar 13:S0735-1097(25)10254-4. doi: 10.1016/j.jacc.2025.11.016. Epub ahead of print. PMID: 41824590.
(2) Gráfico extraído del blog de https://peterattiamd.com/measuring-cardiovascular-disease-risk-and-the-importance-of-apob-part-1/


