La velocidad de onda de pulso (PWV) es hoy la herramienta más precisa para detectar de forma temprana el envejecimiento arterial y entender cuándo empieza realmente la hipertensión, incluso con cifras normales en consulta.
A esto se suma el valor del índice renina/aldosterona, que permite identificar el mecanismo que eleva la presión en cada persona y personalizar el manejo con una precisión mayor que nunca. Así es la forma de tratar la hipertensión en 2026: anticipación real y tratamiento ajustado a la fisiología de cada paciente.
Dr. Carlos Martí – Equipo Médico Neolife
Durante años entendimos la hipertensión como un número: por encima de 140/90 mmHg “había enfermedad”; por debajo, “todo estaba bien”.
Hoy sabemos que ese enfoque es insuficiente. La evidencia más reciente apunta a algo más profundo: la presión elevada es la consecuencia tardía de un envejecimiento arterial acelerado —la ahora reconocida vascular aging— que puede detectarse mucho antes de que el tensiómetro cambie.
Lo relevante ya no es solo medir la tensión, sino comprender qué ocurre dentro de las arterias en esa fase silenciosa que determina el riesgo futuro, incluso cuando todo parece normal. Y esta es la gran evolución de los últimos años: la hipertensión deja de entenderse solo como un diagnóstico para convertirse en una oportunidad de detección precoz. Un cambio de paradigma que replantea cómo evaluamos el riesgo cardiovascular y que abre la puerta a intervenir antes, con más precisión y con una capacidad real de prevención a largo plazo.
Durante la última década hemos visto que:
- El daño vascular comienza entre 5 y 10 años antes de que el tensiómetro marque cifras elevadas.
- La rigidez arterial predice el riesgo real con mayor precisión que la presión braquial.
- Muchas personas con tensión “normal-alta” ya muestran signos de envejecimiento arterial
Por eso las últimas actualizaciones priorizan valorar la fisiología vascular antes que interpretar únicamente números.
Rigidez arterial: el primer apellido de la hipertensión
Uno de los parámetros que más protagonismo ha ido ganando en los últimos años es la velocidad de onda de pulso (PWV), un marcador esencial de rigidez arterial. Comprenderlo es sencillo si imaginamos nuestras arterias como tuberías de casa: cuando son nuevas, flexibles y bien mantenidas, amortiguan la presión y permiten un flujo suave. Con los años, si se vuelven rígidas, cada golpe de presión viaja más rápido y con más intensidad.
La PWV mide precisamente esa velocidad con la que se transmite la onda de presión por la aorta.
Cuando esa onda viaja demasiado rápido, la arteria ha perdido elasticidad. Y esto puede ocurrir años antes de que la presión arterial suba. Es decir, una persona puede tener “tensión normal” y, sin embargo, mostrar ya un primer apellido de su hipertensión futura: una rigidez arterial elevada que marca un envejecimiento vascular precoz.
SphygmoCor: medir lo que casi nadie puede
Para evaluar rigidez arterial no basta con un tensiómetro convencional. En Neolife utilizamos SphygmoCor, la tecnología de referencia internacional utilizado en investigación cardiovascular avanzada.
Es un equipo altamente validado que permite:
- Medir la PWV con precisión clínica.
- Calcular la presión arterial central, la que realmente carga sobre corazón y cerebro.
- Permite saber si la rigidez arterial de un paciente está en el rango esperable para su edad o si muestra un envejecimiento vascular acelerado.
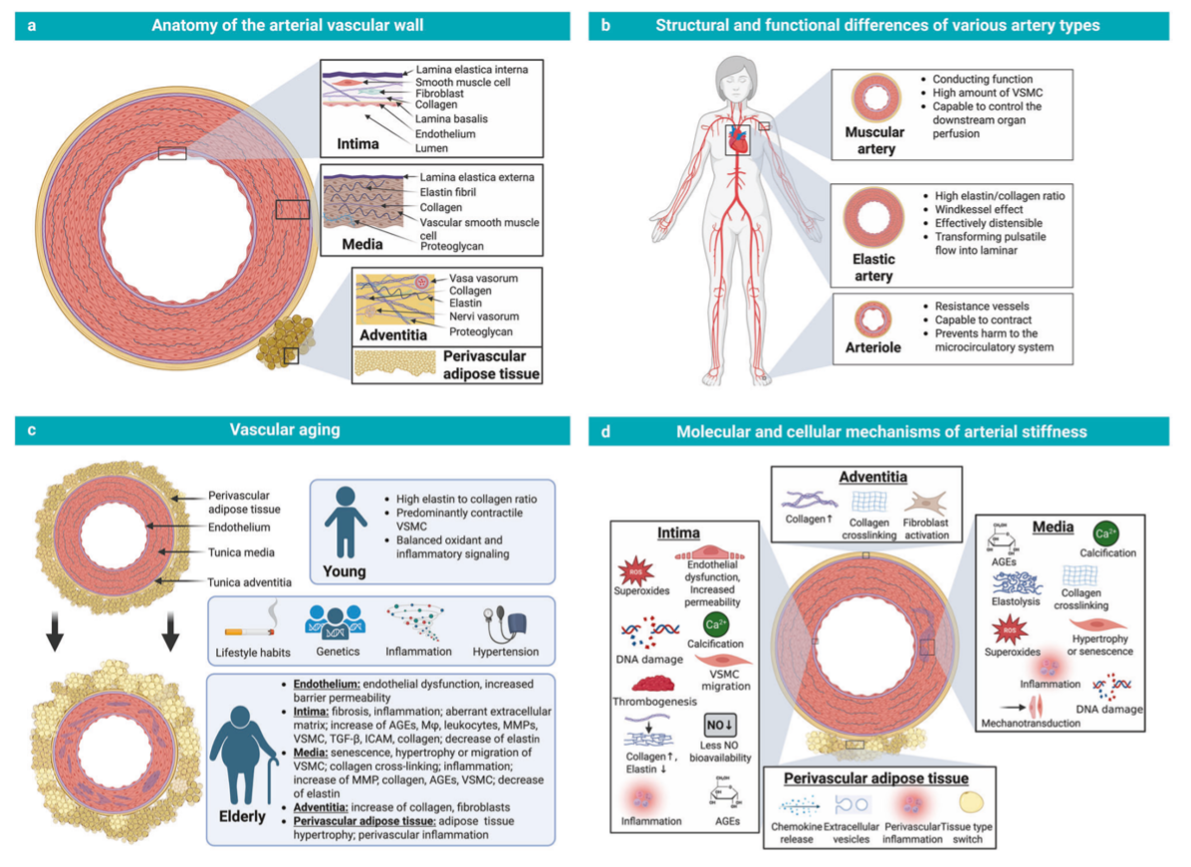
Es una tecnología que, aunque ampliamente validada, aún se reserva sobre todo para centros con un enfoque avanzado en evaluación vascular. Su valor radica en que permite detectar alteraciones en fase silenciosa, cuando aún es posible intervenir de forma eficaz y personalizada.
Esta es la base de una prevención real, no meramente reactiva.
El SRAA y el índice renina/aldosterona: el segundo apellido de cada hipertensión
En los últimos años —y especialmente en las actualizaciones más recientes— el índice renina/aldosterona ha adquirido un papel más destacado, porque permite ir más allá de la cifra de tensión y entender el mecanismo interno que impulsa la elevación de la presión arterial en cada persona.
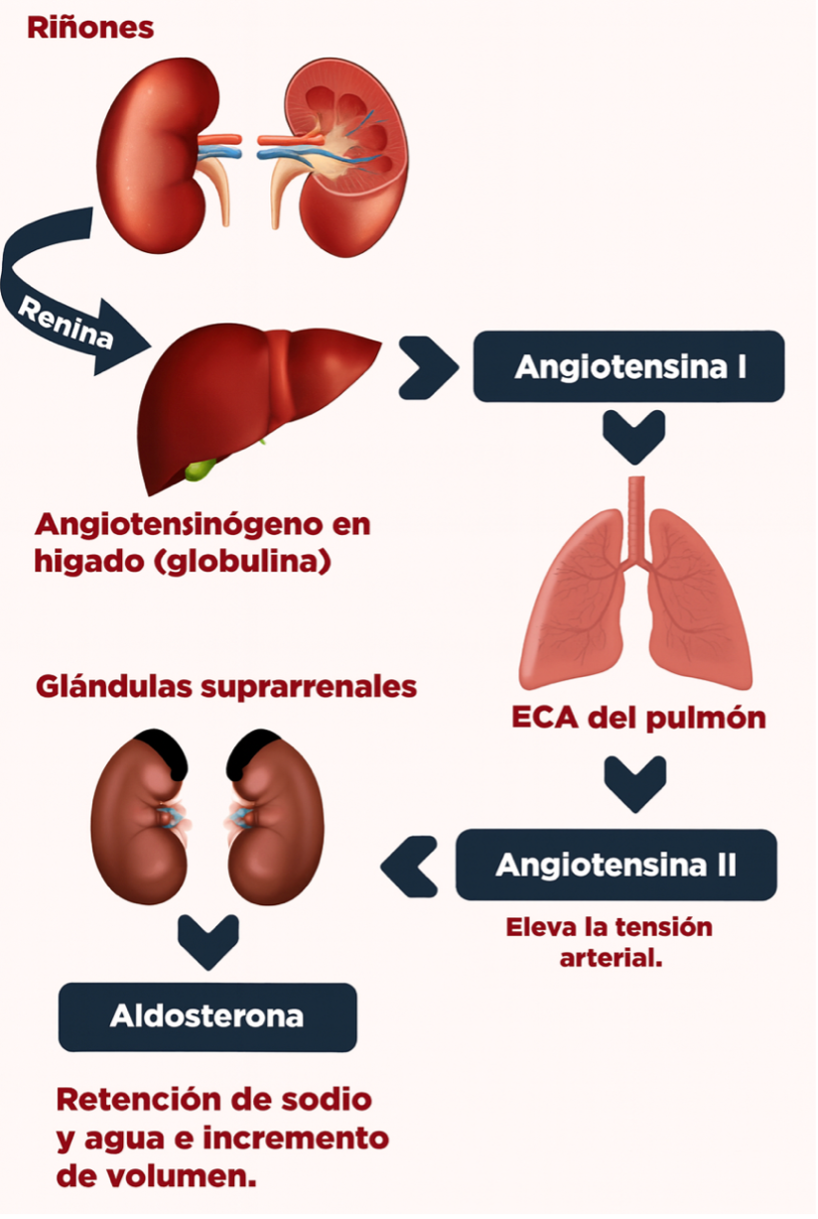
El SRAA (sistema renina–angiotensina–aldosterona) es el mecanismo que utiliza el cuerpo para regular la presión arterial, el equilibrio de sal y la cantidad de agua en el organismo. Funciona como un termostato interno de la tensión: cuando el cuerpo interpreta que falta presión o volumen, activa este sistema para subirla; cuando sobra, lo frena.
- La renina es la señal inicial: se libera cuando el cuerpo detecta que falta presión o volumen.
- Esa renina transforma moléculas inactivas en angiotensina, que estrecha las arterias y hace subir la presión de forma inmediata.
- A su vez, la angiotensina estimula la liberación de aldosterona, una hormona que retiene sal y agua, aumentando el volumen circulante y elevando la presión de manera sostenida.
Cuando analizamos el índice renina/aldosterona, podemos identificar qué parte del sistema está alterada, es decir, cuál es el mecanismo fisiológico que está empujando la tensión hacia arriba en esa persona concreta. Esto es clave para personalizar el tratamiento e identificar el “segundo apellido” de la hipertensión: si existe una activación excesiva del sistema, si predomina la aldosterona o si la renina está anormalmente baja.
De este modo evitamos el enfoque uniforme de “mismo manejo para todos”: mientras algunos perfiles se benefician claramente de inhibidores de la enzima convertidora de angiotensina (IECA) o antagonistas del receptor de angiotensina II (ARA-II), otros responden mejor a calcioantagonistas, betabloqueantes, antagonistas de la aldosterona o incluso a estrategias de suplementación y optimización del estilo de vida.
Estilo de vida en 2026: intervenciones que realmente rejuvenecen la vasculatura
Las nuevas guías subrayan algo que en Neolife conocemos bien: no todas las recomendaciones de estilo de vida impactan igual en la salud arterial. Algunas intervenciones modifican de forma directa la rigidez arterial y la presión central.
El entrenamiento de fuerza combinado con intervalos de alta intensidad mejora la elasticidad de la aorta con una eficacia superior al ejercicio moderado. Reducir la grasa visceral aligera la carga hemodinámica y mejora la presión central. Logra sueño profundo y estable —especialmente recuperando el patrón “dipper”— actúa como un verdadero protector cardiovascular nocturno. El patrón dipper se refiere a la bajada natural de la presión arterial durante la noche, habitualmente en torno al 10–20 %. Cuando esta caída no ocurre, el riesgo cardiovascular aumenta de forma significativa. Se mide mediante una monitorización ambulatoria de la presión arterial (MAPA) de 24 horas, que registra cómo se comporta la tensión mientras dormimos.
Lo importante es que estos cambios no se aplican por intuición, sino con un enfoque personalizado: identificando qué mecanismo predomina en cada persona y orientando el estilo de vida hacia esa diana concreta.
Porque la hipertensión no se previene con consejos genéricos, sino optimizando la fisiología arterial con intervenciones precisas y medibles.
El verdadero enfoque antiaging: actuar antes de que exista la enfermedad
La medicina tradicional diagnostica hipertensión cuando las cifras superan un umbral. La medicina de longevidad prefiere intervenir cuando la fisiología empieza a desviarse, antes de que aparezca el número patológico, ayudando al organismo a volver a su cauce natural o fisiológico.
Si un paciente ya muestra un primer apellido (rigidez arterial elevada) y/o segundo apellido (RAAS alterado), o incluso una presión central en ascenso, estamos ante un proceso incipiente pero aún manejable. Esta es la ventana de oportunidad para adelantarnos al proceso de envejecimiento arterial y prevenir complicaciones a largo plazo.
Ese es el enfoque de Neolife: anticiparnos, identificar los cambios en fase temprana y actuar con precisión para mantener la salud arterial en su trayectoria más joven.
BIBLIOGRAFÍA
(1) Mancia G, Kreutz R, Brunström M, Burnier M, Grassi G, Januszewicz A, Muiesan ML, Tsioufis K, Agabiti-Rosei E, Algharably EAE, Azizi M, Benetos A, Borghi C, Hitij JB, Cifkova R, Coca A, Cornelissen V, Cruickshank JK, Cunha PG, Danser AHJ, Pinho RM, Delles C, Dominiczak AF, Dorobantu M, Doumas M, Fernández-Alfonso MS, Halimi JM, Járai Z, Jelaković B, Jordan J, Kuznetsova T, Laurent S, Lovic D, Lurbe E, Mahfoud F, Manolis A, Miglinas M, Narkiewicz K, Niiranen T, Palatini P, Parati G, Pathak A, Persu A, Polonia J, Redon J, Sarafidis P, Schmieder R, Spronck B, Stabouli S, Stergiou G, Taddei S, Thomopoulos C, Tomaszewski M, Van de Borne P, Wanner C, Weber T, Williams B, Zhang ZY, Kjeldsen SE. 2023 ESH Guidelines for the management of arterial hypertension The Task Force for the management of arterial hypertension of the European Society of Hypertension: Endorsed by the International Society of Hypertension (ISH) and the European Renal Association (ERA). J Hypertens. 2023 Dec 1;41(12):1874-2071.
(2) McEvoy JW, McCarthy CP, Bruno RM, Brouwers S, Canavan MD, Ceconi C, Christodorescu RM, Daskalopoulou SS, Ferro CJ, Gerdts E, Hanssen H, Harris J, Lauder L, McManus RJ, Molloy GJ, Rahimi K, Regitz-Zagrosek V, Rossi GP, Sandset EC, Scheenaerts B, Staessen JA, Uchmanowicz I, Volterrani M, Touyz RM; ESC Scientific Document Group. 2024 ESC Guidelines for the management of elevated blood pressure and hypertension. Eur Heart J. 2024 Oct 7;45(38):3912-4018.
(3) Herzog MJ. Arterial stiffness and vascular aging: mechanisms, clinical implications, measurement and future perspectives. Signal Transduct Target Ther. 2025;10:23.
(4) Adler, G. K., Brown, J. M., Vaidya, A., Calhoun, D. A., Carey, R. M., Funder, J. W., Stowasser, M., & the Endocrine Society. (2025). Primary Aldosteronism: An Endocrine Society Clinical Practice Guideline. Journal of Clinical Endocrinology & Metabolism. , ePub ahead of print.
(5) Manual MSD.