El síndrome postvacacional, también conocido como estrés posvacacional, se refiere a una serie de síntomas físicos y emocionales que algunas personas experimentan al regresar al trabajo después de un período de vacaciones.
El estrés, incluido el relacionado con la vuelta al trabajo, puede desencadenar respuestas hormonales en el cuerpo. Dos ejes hormonales importantes en relación con el estrés son el eje hipotálamo-hipófisis-suprarrenal (HPA) y el sistema nervioso simpático.
Dr. César Montiel – Equipo Médico Neolife
¿Qué es el síndrome postvacacional?
El síndrome postvacacional, también conocido como estrés posvacacional, se refiere a una serie de síntomas físicos y emocionales que algunas personas experimentan al regresar al trabajo después de un período de vacaciones. Estos síntomas pueden incluir fatiga, dificultad para concentrarse, irritabilidad, tristeza y falta de motivación. Aunque no se considera una enfermedad clínica, puede tener un impacto significativo en el bienestar y el rendimiento laboral e incluso personal.
Ejes hormonales y respuesta al estrés
El estrés, incluido el estrés relacionado con la vuelta al trabajo, puede desencadenar respuestas hormonales en el cuerpo. Dos ejes hormonales importantes en relación con el estrés son el eje hipotálamo-hipófisis-suprarrenal (HPA) y el sistema nervioso simpático.
- Eje HPA: el hipotálamo, libera la hormona liberadora de corticotropina (CRH) en respuesta al estrés, esto activa la glándula pituitaria, que a su vez libera la hormona adrenocorticotropa (ACTH). Finalmente, la ACTH estimula las glándulas suprarrenales para liberar hormonas del estrés, como el cortisol. El cortisol es una hormona que regula diversas funciones en el cuerpo, incluyendo el metabolismo y la respuesta inmunológica. El estrés prolongado puede llevar a niveles elevados de cortisol, lo que podría contribuir a los síntomas del síndrome postvacacional.
- Sistema nervioso simpático: el sistema nervioso simpático es parte de la respuesta “luchar o huir” ante situaciones estresantes. Se activa en momentos de estrés y libera hormonas como la adrenalina y la noradrenalina. Estas hormonas aumentan la frecuencia cardíaca, la presión arterial y la atención, preparando el cuerpo para responder a una amenaza. Cuando el sistema nervioso simpático está constantemente activado debido al estrés, puede causar fatiga y desgaste, contribuyendo a los síntomas del síndrome postvacacional.
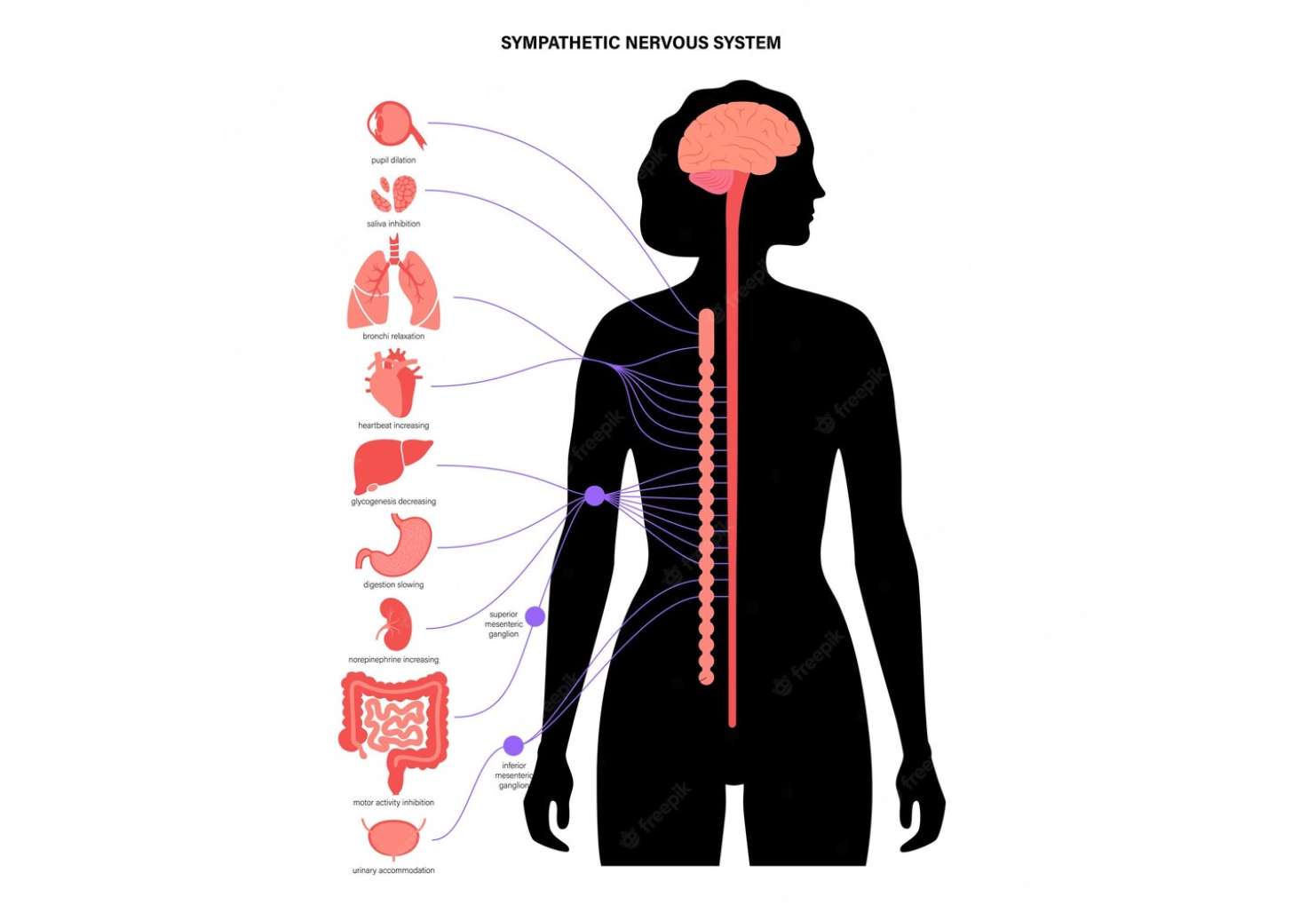
La relación entre el cortisol y el síndrome postvacacional
El cortisol es una hormona crucial en la respuesta al estrés, y su papel en la adaptación a la rutina después de las vacaciones es fundamental para comprender cómo se manifiesta este síndrome. El cortisol, conocido como la “hormona del estrés“, es producido por las glándulas suprarrenales como parte de la respuesta del cuerpo a situaciones estresantes, cuando se enfrenta a una amenaza percibida, el hipotálamo en el cerebro libera hormona liberadora de corticotropina (CRH), lo que a su vez estimula la glándula pituitaria para liberar la hormona adrenocorticotropa (ACTH). La ACTH viaja a las glándulas suprarrenales, donde desencadena la liberación de cortisol en el torrente sanguíneo.
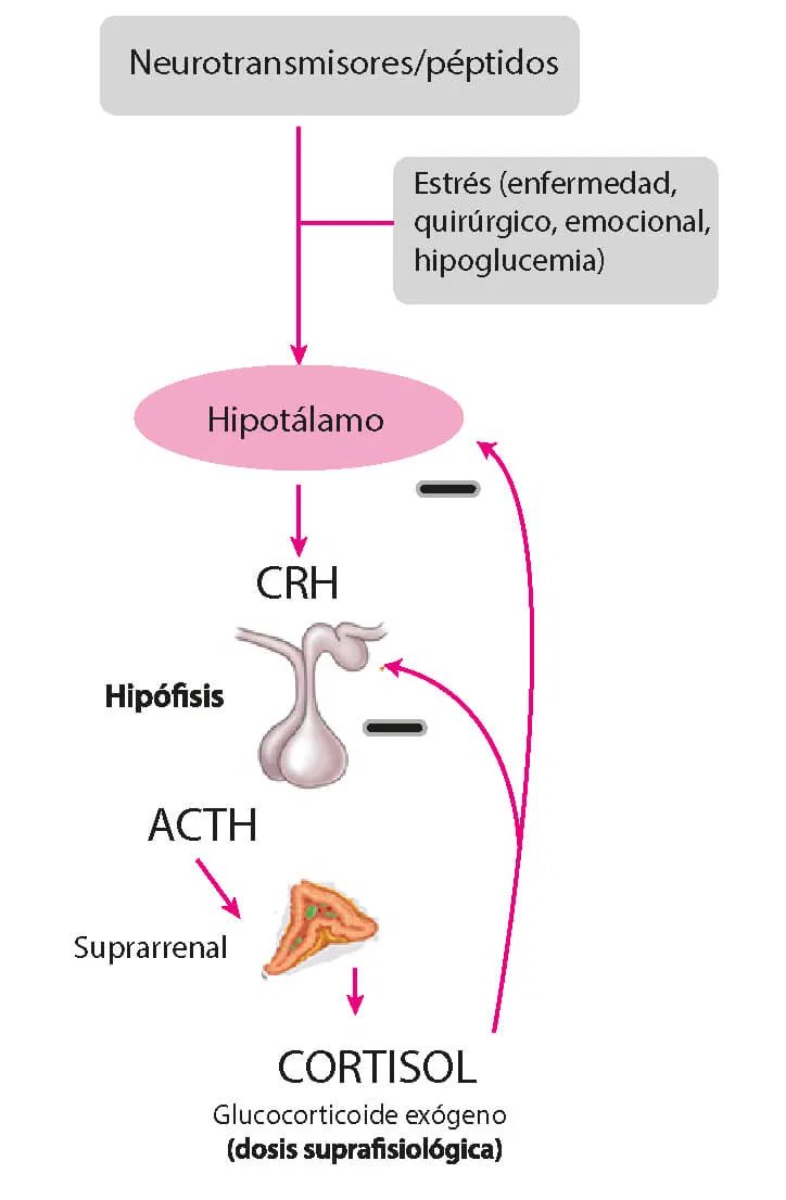
Durante las vacaciones, muchas personas experimentan una disminución en el nivel de estrés y en la actividad de la respuesta al estrés, esto puede llevar a una reducción en la producción de cortisol. Cuando las vacaciones terminan y se regresa a la rutina laboral, las demandas y las presiones pueden aumentar, lo que a su vez puede provocar un aumento en la liberación de cortisol, por lo cual en clínica Neolife recomendamos fuertemente una medición de esta hormona para su control y así evitar sus consecuencias.
Aquí hay algunas formas en las que el cortisol podría influir en el síndrome postvacacional:
- Desajuste en los niveles de cortisol: El cambio abrupto en la producción de cortisol entre las vacaciones y el regreso al trabajo puede desencadenar síntomas físicos y emocionales. Un aumento repentino en los niveles de cortisol puede contribuir a la fatiga, la irritabilidad y la dificultad para concentrarse asociadas con el síndrome postvacacional.
- Impacto en el sueño: El cortisol también está involucrado en la regulación del ritmo circadiano, que regula el ciclo sueño-vigilia. El desajuste en los ritmos circadianos debido a la alteración en los patrones de sueño durante las vacaciones y el regreso al trabajo puede influir en la sensación de cansancio y desorientación.
- Influencia en el estado de ánimo: El cortisol puede afectar el equilibrio de neurotransmisores en el cerebro, como la serotonina y la dopamina, que están relacionados con el estado de ánimo. Los cambios en los niveles de cortisol pueden contribuir a la irritabilidad y la sensación de “tristeza postvacacional”.
Cómo mitigar los efectos del cortisol en el síndrome postvacacional
- Estrategias de manejo del estrés: practicar técnicas de relajación, meditación y ejercicio regular puede ayudar a regular los niveles de cortisol y reducir la respuesta al estrés.
- Establecer una transición suave: Intente gradualmente retomar la rutina antes de regresar al trabajo para que la transición no sea abrupta.
- Priorizar el autocuidado: mantener una rutina saludable que incluya una buena calidad de sueño, una dieta equilibrada y actividades placenteras puede ayudar a reducir la carga de estrés.
En clínica Neolife somos pioneros en Terapia de Reemplazo Hormonal, donde la DHEA tiene un rol fundamental en el control de los niveles de Cortisol ya que tiene un papel modulador en la respuesta al estrés, la memoria y el control del sueño.
En conclusión, el cortisol juega un papel fundamental en la respuesta al estrés y puede tener un impacto significativo en la experiencia del síndrome postvacacional. Al comprender cómo esta hormona interactúa con los cambios en la rutina, podemos adoptar estrategias para mitigar sus efectos y facilitar una transición más suave de las vacaciones al trabajo.
BIBLIOGRAFÍA
(1) Adamkiewicz M, Zgliczyn ́ ski S, Słowin ́ ska-Srzednicka J, Jeske W, Rabijewski M, Pietrzyk E, et al. The relationship between plasma androgens (dehydroepiandrosterone sulfate and testosterone), insulin, coagulation and fibrinolytic factors in men with coronary arterio- sclerosis. Aging Male 1998;1:270–9.
(2) Feldman HA, Goldstein I, Hatzichristou DG, Krane RJ, McKinlay JB. Impotence and its medical and psychosocial correlates: results of the Massachusetts Male Aging Study. J Urol 1994;151:54–61.
(3) Villareal DT, Holloszy JO, Kohrt WM. Effects of DHEA replacement on bone mineral density and body composition in elderly women and men. Clin Endocrinol 2000;53:561–8.
(4) Morales AJ, Nolan JJ, Nelson JC, Yen SSC. Effects of replacement dose of dehydroepiandrosterone in men and women of advancing age. J Clin Endocrinol Metab 1994;78:1360–7.
(5) Maggio M, Ceda GP, Denti L, Rebecchi I, Manganelli P, Ablondi F, et al. Decreased DHEAS secretion in patients with chronic inflam- matory diseases treated with glucocorticoids. J Endocrinol Invest 2002;25(Suppl 10):87–8.
(6) van Vollenhoven R, Engleman EG, McGuire JL. An open study of dehydroepiandrosterone in systemic lupus erythematosus. Arthritis & Rheumatism 1994;37:1305–10.



