En los últimos años, un nombre poco conocido está ganando protagonismo en el mundo de la salud del corazón: Lipoproteína(a) o Lp(a). La lipoproteína (a) se consolida como un biomarcador y objetivo terapéutico emergente en la prevención cardiovascular.
Su elevación se asocia de forma independiente con un mayor riesgo de enfermedad cardiovascular aterosclerótica, incluso en personas con colesterol LDL controlado. Aunque no existe un tratamiento aprobado específicamente vamos a repasar en este blog cuál es el arsenal terapéutico más reciente con el que contamos.
Dra. Minguito – Equipo Médico Neolife
¿Qué es la Lp(a)?
La Lp(a) es una partícula compleja que circula en el plasma sanguíneo y está compuesta por una lipoproteína de baja densidad (LDL), que contiene apolipoproteina B-100 (apoB-100), unida covalentemente a una apolipoproteína(a), que estructuralmente es similar al plasminógeno.
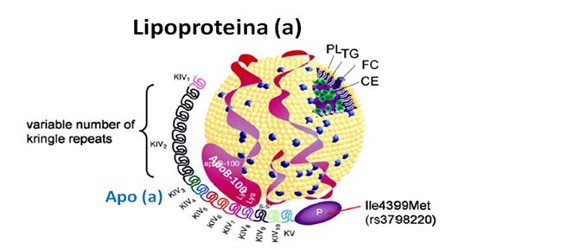
La cantidad de Lp(a) en sangre está determinada principalmente por el gen LPA, que codifica la apolipoproteína(a). Este gen presenta gran variabilidad, especialmente en el número de repeticiones del dominio kringle IV tipo 2, lo que genera diferentes isoformas de Lp(a). Esta variabilidad genética explica por qué las concentraciones de Lp(a) pueden variar más de 1000 veces entre individuos y por qué los niveles son prácticamente independientes del estilo de vida.
En términos de aterogenicidad, Lp(a) es de 5 a 6 veces más perjudicial que las LDL (lipoproteínas de baja densidad), lo que la convierte en un objetivo crucial para la prevención infartos, ictus y otros eventos cardiovasculares.
Se estima que más del 20% de la población general tiene niveles elevados de Lp(a), lo cual está asociado causalmente con la enfermedad cardiovascular aterosclerótica y la enfermedad de la válvula aórtica calcificada
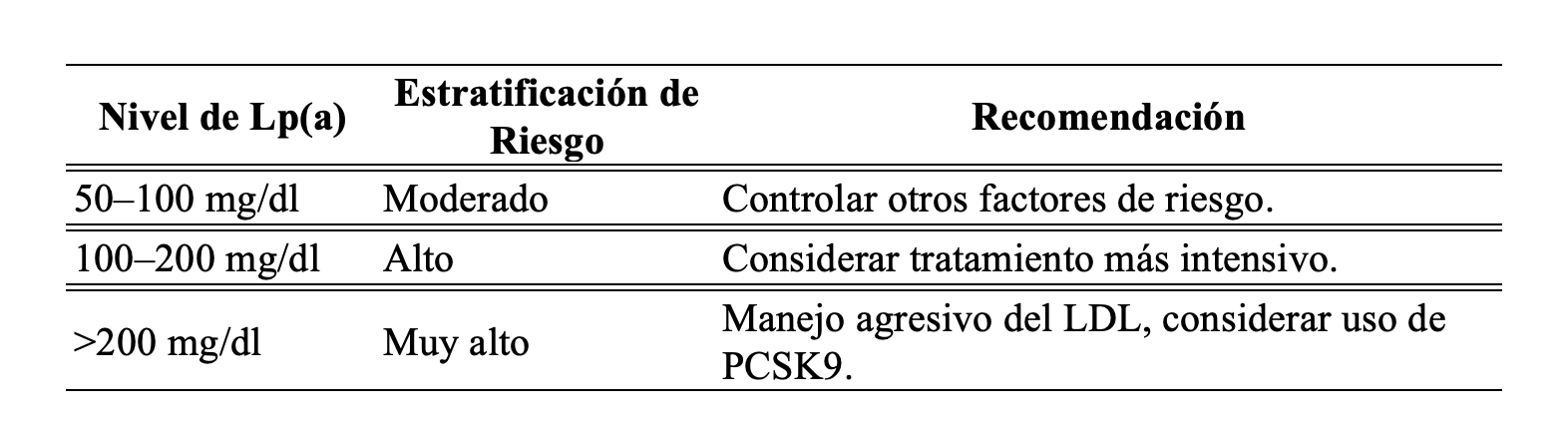
*Valores >180 mg/dl equivalen en riesgo a la hipercolesterolemia familiar.
¿Cómo actúa la Lp(a) en el cuerpo?
La Lp(a) penetra las paredes de los vasos sanguíneos y facilita la acumulación de fosfolípidos oxidados, promoviendo inflamación y calcificación arterial. También interfiere con la fibrinólisis mediante la inhibición competitiva del plasminógeno, favoreciendo la trombosis.
- Inflamación: favorece la formación de placas en las arterias.
- Trombosis: activa las plaquetas (interacción con el receptor PAR-1 de las plaquetas), aumentando la activación y agregación plaquetaria, por tanto, aumentando el riesgo de coágulos.
- Calcificación aórtica: acelera el daño (induce la diferenciación osteoclástica, contribuyendo a la estenosis aórtica) en las válvulas del corazón.
- Fibrinólisis reducida: dificulta la disolución natural de coágulos al competir con el plasminógeno.
¿Cómo se mide?
La medición de Lp(a) no es común en los análisis de sangre rutinarios, pero puede hacerse con un análisis específico. No se necesita estar en ayunas, y puede hacerse en cualquier momento, aunque se recomienda evitar hacerlo durante enfermedades agudas.
Importante: hoy en día no hay un único método universal para medirla, y los resultados pueden variar entre laboratorios. Además, hay dos formas de expresarla: en mg/dL y en nmol/L, lo cual puede generar confusión.
¿Quién debería medirse la Lp(a)?
Según las guías internacionales recomiendan que los pacientes con un riesgo intermedio, moderado o alto se midan sus niveles de Lp(a) así como aquellos con:
- Enfermedad cardiovascular prematura
- Hipercolesterolemia familiar
- Antecedentes familiares de enfermedad cardiovascular prematura
- Antecedentes familiares de Lp(a) elevada
- Enfermedad cardiovascular recurrente a pesar del tratamiento médico óptimo
- Estenosis valvular aórtica calcificada.
¿Qué hacer si tengo Lp(a) alta?
Aunque aún no existe un tratamiento aprobado exclusivamente para reducir Lp(a), sí existen estrategias clínicas recomendadas:
- Reducir el colesterol LDL por debajo de 70 mg/dl (o incluso <40 mg/dl en alto riesgo).
- Controlar todos los factores de riesgo: presión, glucosa, tabaquismo, peso.
- Considerar inhibidores de PCSK9 (como evolocumab o alirocumab), que pueden reducir Lp(a) en un 25–30% y mejorar el pronóstico cardiovascular.
- Nuevos tratamientos prometedores en investigación que podrían cambiar el panorama terapéutico en pocos años.
Tratamientos en desarrollo para reducir la Lp(a)
Actualmente, no existe un tratamiento aprobado específicamente por las agencias regulatorias (como la FDA o EMA) para la reducción selectiva de la lipoproteína(a), a pesar de su asociación clara con el riesgo cardiovascular. Sin embargo, el creciente reconocimiento de su papel como factor de riesgo independiente ha motivado una intensa investigación en múltiples líneas terapéuticas. A continuación, le presentamos un resumen de las principales estrategias en desarrollo:
1. Anticuerpos Monoclonales (Alirocumab y Evolocumab)
Estos medicamentos son inhibidores de PCSK9, inicialmente diseñados para reducir el colesterol LDL. Se ha observado que, además de su potente efecto hipolipemiante (reducciones del c-LDL de hasta un 60%), también logran disminuir la Lp(a) en un 25–30%.
- Mecanismo posible: aunque el mecanismo exacto no está completamente esclarecido, se cree que podría deberse a un aumento de la expresión del receptor LDL en el hígado, que también eliminaría partículas que contienen Lp(a), o a una reducción indirecta de su producción.
- Evidencia: en estudios como FOURIER y ODYSSEY OUTCOMES, esta reducción se asoció con una disminución de eventos cardiovasculares, especialmente en pacientes con Lp(a) elevada.
2. Interferencia de ARN (siRNA)
La interferencia por ARN es una tecnología avanzada que utiliza pequeñas moléculas de ARN interferente (siRNA) para silenciar la expresión de genes específicos. En este caso, el ARN del gen LPA que codifica la apolipoproteína(a).
- Fármacos en estudio: Olpasiran, Zerlasiran, Lepodisiran.
- Reducción de Lp(a): Hasta un 97%, lo que representa el mayor efecto conocido hasta la fecha.
- Administración: Se administran por vía subcutánea, generalmente de forma trimestral, lo que facilita la adherencia.
- Ventaja: Alta eficacia, pocos efectos adversos hasta ahora, y potencial de reducir significativamente eventos cardiovasculares (aunque los resultados finales están aún en fase de investigación).
- Ensayos clínicos: OCEAN(a)-Outcomes (olpasiran), ACCLAIM-Lp(a) (lepodisiran).
3. Oligonucleótidos Antisentido (Pelacarsen)
Pelacarsen (anteriormente conocido como TQJ230) es un oligonucleótido antisentido que se une al ARN mensajero de la apolipoproteína(a) en el hígado, bloqueando su traducción y reduciendo así la síntesis de Lp(a).
- Reducción: aproximadamente 80% de los niveles plasmáticos de Lp(a).
- Administración: subcutánea, de forma mensual.
- Ensayo clínico principal: Lp(a)-HORIZON, actualmente en fase 3, busca demostrar su eficacia en la reducción de eventos cardiovasculares como infarto o ictus.
- Ventaja: reducción profunda y sostenida de Lp(a), con resultados preliminares prometedores.
4. Pequeñas Moléculas Orales (Muvalaplin)
Muvalaplin representa una nueva clase terapéutica: pequeñas moléculas orales capaces de interrumpir la unión entre apo(a) y apoB100, un paso clave en la formación de la partícula Lp(a).
- Mecanismo: al impedir la ensambladura de Lp(a), evita su formación sin afectar otras lipoproteínas.
- Reducción estimada: hasta un 65% en estudios de fase 1.
- Ventaja clínica: administración oral diaria, lo cual mejora la comodidad y la adherencia del paciente.
- Estado actual: en desarrollo clínico temprano (fase 1-2).
5. Edición genética (CRISPR/Cas9)
La edición genética mediante CRISPR/Cas9 representa una potencial cura definitiva. Se ha utilizado con éxito en modelos preclínicos para editar el gen LPA, responsable de la producción de apolipoproteína(a), lo que ha resultado en reducciones de más del 90% de los niveles de Lp(a).
- Estado actual: en fase preclínica, con pruebas en animales y cultivos celulares.
- Ventaja futura: solución única, de por vida, con una sola intervención.
- Desafíos: seguridad, eficacia sostenida, y cuestiones éticas relacionadas con la edición genética en humanos.
Terapias emergentes contra la Lp(a)

En resumen:
La lipoproteína(a) se consolida como un biomarcador y objetivo terapéutico emergente en la prevención cardiovascular. Su elevación se asocia de forma independiente con un mayor riesgo de enfermedad cardiovascular aterosclerótica, incluso en personas con colesterol LDL controlado. Aunque actualmente no existen tratamientos específicos aprobados para su reducción, el avance de nuevas terapias dirigidas —como los siRNA, oligonucleótidos antisentido y anticuerpos monoclonales— ofrece perspectivas muy prometedoras. En paralelo, la identificación precoz de niveles elevados de Lp(a) mediante cribado puede permitir una mejor estratificación del riesgo, optimización del tratamiento de otros factores modificables y detección de individuos candidatos a estudios clínicos. La integración rutinaria de su medición en la práctica clínica y el enfoque preventivo personalizado podrían cambiar de forma sustancial el paradigma en el manejo del riesgo cardiovascular en los próximos años.
BIBLIOGRAFÍA
(1) Greco A, Finocchiaro S, Spagnolo M, Faro DC, Mauro MS, Raffo C, et al.
(2) Lipoprotein(a) as a pharmacological target: Premises, promises, and prospects.
(3) Circulation. 2025 Feb 11;151(6):400–415.


