La esteatosis hepática, también conocida como hígado graso, se ha convertido en la causa más frecuente de enfermedad hepática en el mundo occidental y su incidencia va en aumento ya que en la mayoría de los casos no produce síntomas hasta estadíos muy avanzados.
Hay varios factores que se asocian con el riesgo aumentado de que esta enfermedad hepática progrese, como son el consumo de alcohol y algunos otros factores genéticos y ambientales (edad, sexo, estado nutricional, hábitos dietéticos, flora intestinal…). Por eso el cambio en el estilo de vida y una modificación dietética son el pilar fundamental en el tratamiento de esta nueva epidemia.
Dra. Débora Nuevo – Equipo Médico Neolife
Diabetes, obesidad e hígado graso: las no tan nuevas epidemias del mundo occidental.
La esteatosis hepática, también conocida como hígado graso, se ha convertido en la causa más frecuente de enfermedad hepática en el mundo occidental y su incidencia va en aumento ya que en la mayoría de los casos no produce síntomas hasta estadíos muy avanzados… ¿Cuándo sospecharla? ¿Cómo podemos prevenirla? ¿Tiene cura?.
El hígado graso no alcohólico o la esteatosis hepática se ha convertido en la causa más frecuente de enfermedad hepática crónica en niños y adultos, y avanza de la mano con la epidemia mundial de la obesidad y el síndrome metabólico.
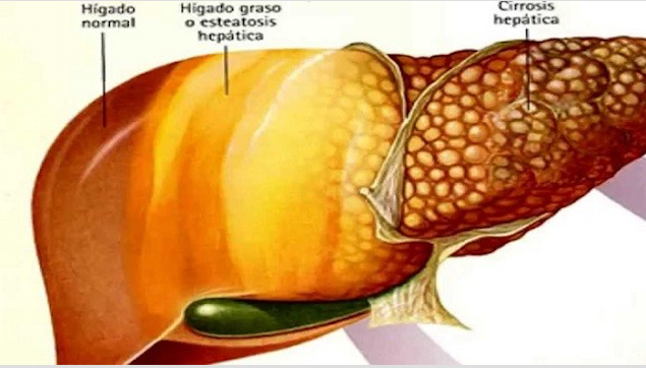
Hay varios factores que se asocian con el riesgo aumentado de que esta enfermedad hepática progrese, como son el consumo de alcohol y algunos otros factores genéticos y ambientales (edad, sexo, estado nutricional, hábitos dietéticos, flora intestinal…). Por eso, el cambio en el estilo de vida y una modificación dietética son el pilar fundamental en el tratamiento de esta nueva epidemia.
A lo largo de este artículo y el siguiente, intentaremos exponer por un lado qué es la esteatosis hepática, cuáles son los mecanismos que la desencadenan y qué factores pueden llevar a su desarrollo. En un segundo tiempo, conociendo sus factores de riesgo, pondremos nuestro esfuerzo en detallar cómo podemos detectarla y prevenirla e incluso revertirla impidiendo que avance hacía una fibrosis o cirrosis hepática, que en algunos casos puede acabar en trasplante hepático.
¿Cuál es la prevalencia de la esteatosis hepática en la población general? ¿Y en la población con factores de riesgo? ¿Aumentará esta prevalencia?.
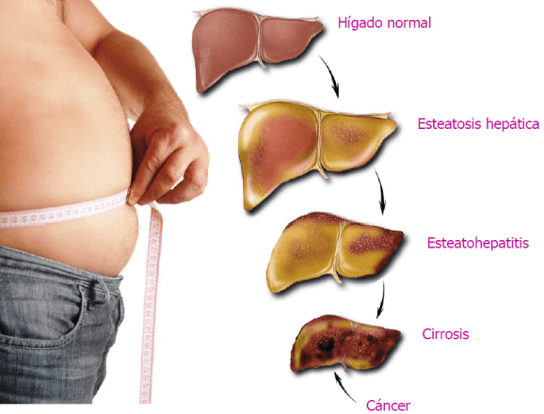
En España la prevalencia de la esteatosis hepática varia entre un 17% y un 46% en la población general. Se estima que esta prevalencia global en la población adulta en Europa es del 25%.
No obstante esta enfermedad hepática grasa se asocia fuertemente a los componentes del síndrome metabólico, especialmente a la obesidad, la diabetes Mellitus tipo II (DM II) y la resistencia a la insulina. Y es en esta población, obesos o con DM II donde la prevalencia en la población occidental puede llegar al 70%. Y la prevalecía de esta enfermedad va en aumento en paralelo con el incremento de la obesidad y la diabetes, auténticas epidemias del siglo XXI.
En los próximos años serán la causa más prevalente de hepatopatía crónica en nuestro medio, debido a que la vacunación contra la hepatitis B y los nuevos antivirales de acción directa disminuirán drásticamente los nuevos casos de hepatitis virales.
Patogenia de la enfermedad, ¿cómo se produce el hígado graso?.
La patogenia de la enfermedad es compleja y no del todo conocida.
Hay numerosos factores que intervienen en el desarrollo de la enfermedad: metabólicos, genéticos, ambientales y de la microbiota intestinal.
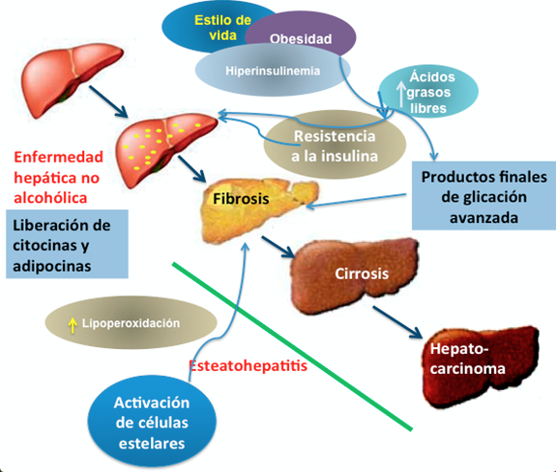
La grasa visceral produce múltiples señales que alteran tanto el metabolismo de los lípidos como el de la glucosa, lo que conduce a una acumulación de grasa hepática que crea un ambiente proinflamatorio produciendo lesiones en el hígado y otros tejidos. La incapacidad para hacer frente a este estrés oxidativo, la lipotoxicidad y las vías apoptóticas contribuyen al daño hepático y al fibrosis progresiva.
Pero parece que no es solo la acumulación de triglicéridos lo que desencadena la muerte de los hepatocitos ni la progresión de la enfermedad. Es más la presencia de ácidos grasos libres saturados (como los ácidos caprílico y palmítico) lo que produce la lesión hepatocelular. Sin embargo, ácidos grasos saturados monosaturados como el oleico reducen el estrés celular y la muerte de los hepatocitos.
¿Cuál es la relación entre el hígado graso, la diabetes mellitus y la resistencia a la insulina?.
La resistencia a la insulina se puede definir como una respuesta biológica alterada de sus tejidos efectores: el músculo, el hígado y el tejido adiposo. Los pacientes con diabetes tienen mayor riesgo de presentar una esteatosis hepática pero además la esteatosis hepática puede ser un factor de riesgo para el desarrollo de diabetes y ser factor de riesgo cardiovascular que favorece la arterioesclerosis.
Además, la resistencia a la insulina se ha relacionado con un aumento de la enfermedad cardiovascular y de la progresión de la enfermedad grasa hepática.
¿Qué papel juega la flora intestinal en el desarrollo de la esteatosis hepática?.
Una dieta rica en grasas, incluso aunque no exista obesidad, altera la microbiota intestinal. Principalmente se produce un aumento de phylum Firmicutes y una disminución de Bacteriodetes. Esta disbiosis favorece la enfermedad hepática activando unos mecanismos inflamatorios y metabólicos. Se disminuye la síntesis de colina y aumenta la producción de tóxicos. La inflamación hepática, en parte provocada por el incremento de flujo portal, se produce al aumentar la permeabilidad por la propia inflamación intestinal secundaria a la disbiosis.
¿Hay alguna huella en la genética que favorezca la aparición de un hígado graso?.
En los últimos años, se ha intentado encontrar una implicación genética en el desarrollo de la esteatosis hepática y en su progresión a fibrosis.
Parece que hasta el día de hoy se han podido vincular determinados polimorfismos de un único nucleótido (SNPs) localizados en los genes PNPLA3 y TM6SF2. La evidencia científica sugiere que ser portador de estas 2 variantes de riesgo te hace más susceptible del desarrollo de la patología y de su progresión. Además, varios estudios sugieren que la variante PNPLA3 podría estar también relacionada con la respuesta a un cambio en el estilo de vida o a un tratamiento farmacológico. Por esta razón se está barajando la posibilidad de hacer este cribado genético a poblaciones de riesgo.
¿Cuándo sospechar un hígado graso? ¿Hay síntomas?.
La esteatosis hepática es una enfermedad asintomática. Se sospecha de esta cuando se observa un aumento de transaminasas moderado en una analítica de rutina. También es a veces un hallazgo no esperado en una ecografía abdominal, solicitada por cualquier otro motivo.
Clínicamente algunos pacientes refieren debilidad o astenia y pueden presentar de forma muy ocasional molestias abdominales en hipocondrio derecho.
En nuestro próximo artículo revisaremos por un lado cuándo sospecharla, cuáles son las mejores técnicas disponibles para diagnosticarla y cómo prevenirla. También abordaremos cómo intentar revertirla una vez descubierta.
BIBLIOGRAFÍA
(1) Aller R, et al. Documento de consenso. Manejo de la enfermedad hepática grasa no alcohólica (EHGNA). Guía de práctica clínica. Gastroenterol Hepatol. 2018. https://doi.org/10.1016/j.gastrohep.2017.12.003
(2) European Association for the Study of the Liver (EASL); European Association for the Study of Diabetes (EASD); European Association for the Study of Obesity (EASO). EASL-EASD-EASO Clinical Practice Guidelines for the management of nonalcoholic fatty liver disease. J Hepatol. 2016;64:1388—402. 2.
(3) Rinella ME. Nonalcoholic fatty liver disease. A systematic review. JAMA. 2015;313:2263—73. 3. Loomba R, Sanyal AJ. The global NAFLD
(4) Nobili V, Alisi A, Raponi M. Pediatric non-alcoholic fatty liver disease: Preventive and therapeutic value of lifesty
(5) Elizabeth Hernández-Pérez, Plácido Enrique León García, Norma Edith López-Díazguerrero, Fernando Rivera-Cabrera, Elizabeth del Ángel Benítez Hígado graso y esteatohepatitis no alcohólica: patogénesis y tratamiento
(6) Liver steatosis and nonalcoholic steatohepatitis: from pathogenesis to therapy. Medwave2016 Sep;16(8):e6535 doi: 10.5867/medwave.2016.08.6535


