La Vitamina D es considerada una de las hormonas fundamentales en el metabolismo del hueso y en la homeoestasis del calcio. Sin embargo, ejerce también un papel importante en otros fenómenos fisiológicos y sus niveles inadecuados (ya sea por exceso o por defecto) se vinculan con el desarrollo de algunas patologías relevantes.
La vitamina D ejerce sus funciones uniéndose a sus receptores específicos. Estos receptores no se encuentran únicamente en los tejidos clásicos como el hueso, el intestino o el riñón. Multitud de diferentes tejidos presentan también estos receptores, permitiendo así que esta vitamina activada juegue su papel en la secreción hormonal (no solo de Paratohormona o PTH, sino también de otras hormonas como la insulina), en la respuesta inmune y en la proliferación celular y el cáncer, principalmente.
Dra. Débora Nuevo Ejeda – Equipo Médico Neolife
Producción de vitamina D3
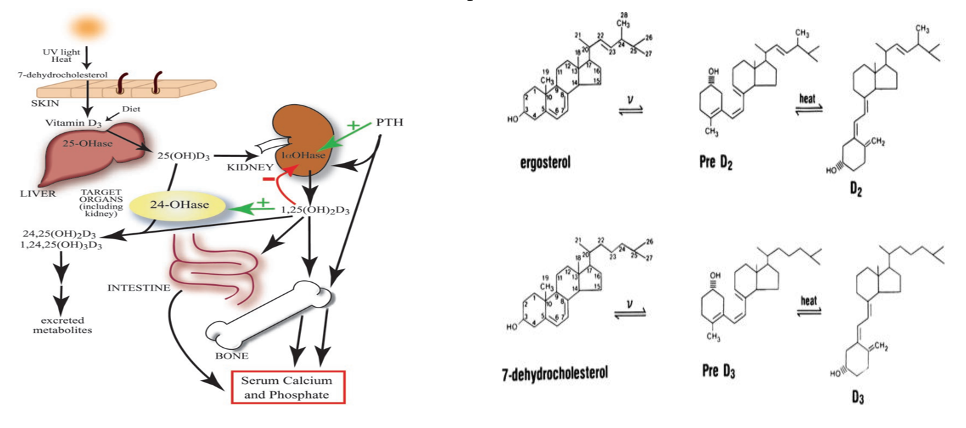
Solo una pequeña parte de la producción de vitamina D3 proviene de los alimentos. La principal fuente de vitamina D deriva de la exposición de la piel a la luz solar.
La vitamina D3 se produce en la piel a partir del 7-dehidrocolesterol, cuando el anillo B de su esqueleto es roto por la radiación UVR dando lugar a la previtamina D3 (PreD3). Esta producción es bastante rápida, alcanzando su pico máximo en un par de horas. Sin embargo, con la exposición prolongada a los rayos UVR, se convierte en dos moléculas biológicamente inactivas: el lumisterol y el tachysterol. Esta conversión es reversible, por eso la exposición prolongada a la luz solar no ocasiona una producción tóxica de vitamina D3. El exceso de producción sería convertido en lumisterol y tachysterol y si los niveles de PreD3 bajan, estas 2 moléculas inactivas serían convertidas de nuevo en PreD3.
La intensidad de los rayos solares varía en función de la estación del año y latitud, así cuanto más lejos se encuentre una persona del ecuador, menor es el tiempo de exposición solar del que dispone. Además, la ropa y la protección solar también disminuyen la producción de vitamina D en las áreas cubiertas.
Activación de la vitamina D3 y mecanismo de acción
Para que la vitamina D3 sea activa tiene que ser convertida en Vit D 25OH. Son varias las enzimas del citocromo P450 responsables de esta activación, aunque la más estudiada es la CYP27A1. Estas enzimas se encuentran principalmente en el hígado aunque también están presentes en otros tejidos. De cualquier manera, para ser plenamente activa la Vit D 25OH necesita ser convertida en 1,25OH VitD2 por el CYP27B1. Este proceso tiene lugar mayoritariamente en el túbulo proximal renal, aunque esta enzima también se encuentra en múltiples localizaciones extrarenales como el hueso y las paratiroides, las células del sistema inmunitario y el epitelio de muchos tejidos.
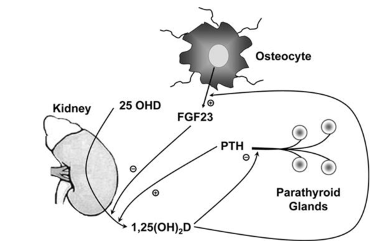
La regulación de esta enzima CYP27B1 en el riñón está controlada por la PTH (que estimula su activación) y el factor de crecimiento de fibroblastos (FGF-23) que lo inhibe.
Además, la propia 1,25 (OH) vitamina D controla sus propios niveles induciendo al CYP42 que promueve el catabolismo de ambas (la 25OH Vit D y la 1,25OH VitD2).
Fuera del riñón, los macrógafos expresan un CYP24 no funcional que reduce el catabolismo de la Vit D. Los keratinocitos también contienen CYP27B1 pero con una función normal de CYP24 por lo que la misma Vit D2 1,25OH regula sus propios niveles en la epidermis.
El receptor de la vitamina D forma parte de una super familia de receptores nucleares que actúan como un heterodímero interaccionando con secuencias concretas del ADN e induciendo activación o represión de la transcripción. El control de este proceso requiere correguladores que son distintos en cada tejido y que hacen que la respuesta a la vitamina D sea específica dependiendo del lugar de acción.
Funciones “No-Clásicas” de la vitamina D
Típicamente las acciones “no clásicas” de la vitamina D se suelen agrupar en 3 tipos diferentes, que aunque es algo artificial, permite simplificarlo:
- Regulación de la secreción hormonal.
- Regulación de la respuesta inmune.
- Regulación de la proliferación y diferenciación celular.
1. Regulación de la secreción hormonal:
La capacidad de la 1,25 OH Vit D en la regulación de la secreción hormonal juega un importante papel en el mantenimiento de la densidad mineral ósea. Pero no solo regula la secreción de PTH, también estimula la secreción de insulina. Las células b pancreáticas expresan receptores para la Vit D (VDR) y calbindina-D28k que además modula el calcio intracelular pudiendo estimular la liberación de insulina y proteger a las células β de la destrucción mediada por citoquinas. Todo esto permite asociar el déficit de vitamina D con el síndrome metabólico, la DM II o la diabetes gestacional. También se han relacionado ciertos polimorfismos del gen del receptor de la vitamina D con la DM I.
Por otra parte, la 1,25 OH Vit D también estimula la secreción de FGF23 (factor de crecimiento fobroblástico) que se produce principalmente en el hueso. A su vez, el aumento de FGF23 inhibe la producción de 1,Oh Vit D en el riñón, lo que puede llevar a hipofosfatemia, déficit de vitamina D y osteomalacia.
2. Regulación de la respuesta inmune:
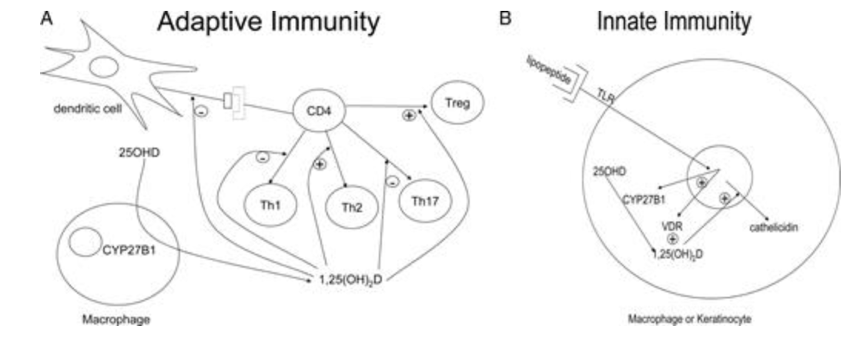
Las células inflamatorias poseen receptores para la vitamina D, explicando así el papel inmunomodulador de esta vitamina. Puede inhibir la proliferación de las células T y además los macrófagos pueden generar vitamina D, lo que destaca su implicación tanto en la inmunidad adquirida como innata.
- Inmunidad Adquirida: Este tipo de inmunidad conlleva la capacidad de los linfocitos T y B para producir citoquinas e inmunoglobulinas respectivamente, en respuesta a la presentación de los antígenos de superficie por parte de los macrófagos y células dendríticas. La 1,25 Oh Vit D suprime la producción de inmunoglobulinas y retrasa la diferenciación de los linfocitos B. Además, inhibe la proliferación de linfocitos T (especialmente de los T-Helper capaces d producir IFN-γ e IL-2) y la activación de macrófagos. Todo esto frena una mayor presentación de antígenos y el reclutamiento de nuevos linfocitos T. Sin embargo, potencia la producción de IL-4, IL-5 e IL-10 lo que inclina la balanza hacia los linfocitos Th2 .
La implicación de la 1,25OH vitamina D en la función y desarrollo de los linfocitos Th17 ha sido descubierto más recientemente y se vincula también con algunas enfermedades autoinmunes. Esta es la razón por la que la vitamina D puede tener un efecto beneficioso contra el desarrollo de algunas patologías de naturaleza autoinmune como la enfermedad inflamatoria intestinal, artritis reumatoide, diabetes autoinmune e incluso en la esclerosis múltiple. Algunos estudios han empleado la administración de vitamina D para prevenir o tratar dichas enfermedades con resultados esperanzadores.
Es más, teniendo en cuenta la situación de inflamación crónica que subyace en patologías como la obesidad o en las enfermedades cardiovasculares parece que hay una relación inversa entre los niveles de vitamina D y el desarrollo de enfermedad cardiovascular.
- Inmunidad Innata: La inmunidad innata implica la activación de los receptores tipo Toll (TLRs) en los polimorfonucleares, monocitos y neutrófilos que también están presentes en multitud de células distintas (de la epidermis, gingivales, en la vesícula biliar, vagina, intestino y pulmones). Los TLRs son unos receptores transmembrana que reconocen unos patrones específicos eliminados por agentes infecciosos. Su activación produce unos péptidos antimicrobianos y especies reactivas de oxígeno que matan a estos microorganismos infecciosos. La 1,25OH Vit D 2 induce la expresión de estos péptidos. Además, no olvidemos que esta Vitamina D también es producida en macrófagos y células epiteliales.
3. Regulación de la proliferación y diferenciación celular
La epidermis no solo tiene capacidad de producir vitamina D sino también de convertirla en 1,25 (OH) 2 Vit D. Y esta vitamina D es capaz de suprimir la respuesta inmune que contribuye en parte al desarrollo, por ejemplo, de la psoriasis.
También influye en el ciclo de folículo piloso, donde parece que la vitamina D ejerce un papel importante a través de la activación de sus receptores en la prevención de algunos tipos de alopecia autoinmune.
La acción antiproliferativa que tiene la vitamina D en muchos tejidos celulares y la lista de tejidos tumorales que expresa el receptor de la vitamina D, ponen de manifiesto su potencial efecto anticancerígeno.
En los keratinocitos se ha demostrado que la 1,25 (OH) 2Vit D promueve la reparación del daño en el DNA inducido por los rayos UVR, reduciendo la apoptosis y aumentando la supervivencia tras la exposición. Aunque en muchos tipos de tumores se ha visto una reducción, los tumores donde más se ha estudiado el efecto beneficioso de la vitamina D han sido en el cáncer de mama, de colon y de próstata. Algunos estudios han mostrado una reducción de cáncer de colon y de mama de hasta un 77% en mujeres que recibían 1100 UI de Vit D y 1400-1500 mg de calcio.
¿Cuáles son los niveles de vitamina D recomendados?
A pesar de la base que supone todo lo explicado en este artículo, los efectos que hemos denominado “no clásicos” de la vitamina D en relación con diferentes enfermedades, no son concluyentes desde el punto de vista de literatura científica, como para establecer una relación causal directa. Esto se debe en parte a las discrepancias existentes a la hora de evaluar los niveles de vitamina D.
La principal fuente de vitamina D proviene de la exposición solar y solo una pequeña parte de la ingesta. En España y en Europa los suplementos son de colecalcifero o vitamina D3 mientras que en USA son fundamentalmente de ergocalciferol a vitamina D2. Por lo tanto, es importante que los métodos que se utilicen sean capaces de medir ambas formas. Además la medida de 25 (OH)D resulta difícil por la naturaleza hidrofóbica de la molécula, su afinidad alta por la proteína transportadora, su baja concentración en la muestra y por existir estas 2 formas estructurales muy similares. Por este motivo es importante individualizar los niveles de vitamina D y tener en cuenta situaciones especiales que deben ser consideradas de riesgo para presentar un déficit de vitamina D.
Entre ellas destacan:
- Osteoporosis.
- Hiperparatiroidismo.
- Enfermedad hepática y renal crónica.
- Obesidad.
- Embarazo y lactancia.
- Ancianos.
- Sarcoidosis, tuberculosis, histoplasmosis y otras enfermedades granulomatosas.
- Linfomas.
- Algunos tratamientos como anticomiciales, antifúngicos, retrovirales y corticoides.
En líneas generales, la recomendación para la población general < 70 años se encuentra en torno a 600UI diarias de vitamina D y 800 UI en mayores de esa edad. En las situaciones anteriormente citadas, que suponen un mayor riesgo de déficit, se recomienda aumentar la ingesta un 50% y durante la gestación y lactancia hasta un 150% más.
En cuanto a la exposición solar, al menos 3 horas de exposición no directa, evitando horas centrales del día y con ropa, pueden ser suficientes para obtener unos niveles adecuados de vitamina D sin aumentar el riesgo de cáncer de piel.
BIBLIOGRAFÍA
(1) Bikle D. Nonclassic actions of vitamin D. J Clin Endocrinol Metab. 2009;94:26-34.
(2) Prosser DE, Jones G Enzymes involved in the activation and inactivation of vitamin D. Trends Biochem Sci 29:664–673
(3) Calle Pascual AL, Torrejón María J. La vitamina D y sus efectos “no clásicos”. Rev. Esp. Salud Pública [revista en internet]. 2012, Oct [citado 2 de noviembre 2015]; 86(5): 453-459.
(4) Sutton AL, MacDonald PN. Vitamin D: more than a bone-a-fide hormone. Mol Endocrinol. 2003;17:777-791.
(5) Holick MF 2007 Vitamin D deficiency. N Engl J Med 357:266–28



